子供の夏の皮膚感染症
夏に向かい、子どもの皮膚感染症が増えてきました。
本日は夏の子どもの皮膚感染症についてご説明します。
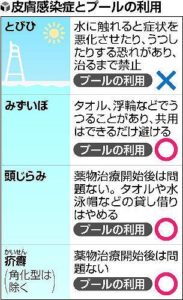
2015年5月に、皮膚の学校感染症とプールに関する 日本臨床皮膚科医会・日本小児皮膚科学会・日本皮膚科学会は、とびひやみずいぼなど、子どもが皮膚感染症に感染した場合の学校や幼稚園、保育園でのプール利用に関する統一見解をまとめ公表しました。
その内容は、
|
お子さんとその保護者さん、ならびに保育園・幼稚園・学校の先生方へ プールに入ってもいいの? 1) 伝染性膿痂疹(とびひ) 2) 伝染性軟属腫(みずいぼ) 3) 頭虱(あたまじらみ) 4) 疥癬(かいせん) 平成 27 年 5 月 日本臨床皮膚科医会・日本小児皮膚科学会・日本皮膚科学会 |
●みずいぼ
みずいぼは、伝染性軟属腫ウイルスによって人から人へうつる、7歳以下くらいの子どもに多い皮膚の感染症です。
みずいぼと呼ばれる理由は、水っぽい光沢があり、いぼ状に出っ張っているからなのですが、中身は液体ではなく、モルスクム小体というウイルスと変性した表皮組織からなる白っぽい塊です。
掻いてつぶれたり、掻かなくてもある程度の寿命で自然に脱落して、それがまた他の皮膚にくっついてその場所に感染し、次々と広がってしまうことが多いのです。1個できれば、その近くに数個増え、または引っ掻いた指で触わると遠くの皮膚にも感染し、次々と増えてきます。
治療は、数が少ないうちに摘み取るのが最も確実で早く治す方法です。健康な子どもでは、6ヵ月~3年で自然治癒するとされていますが、個人差が大きくその患児がいつ治るかを予測することは困難です。
みずいぼの予防法としては、ドライスキンやアトピー性皮膚炎のようなバリア機能が破たんしている状態をできるだけ改善しておくことです。すなわち保湿剤によるスキンケアと、湿疹の治療をきちんと行うことです。また、スイミングスクールなどへ通う子供は、消毒のための塩素によって皮膚表面が脱脂され感染しやすくなるため、プール後の保湿も大切です。 また、兄弟や身近な友達が感染した場合、入浴やタオルを別にし、直接肌と肌を接触させないように注意しましょう。
●とびひ
とびひは、ブドウ球菌が原因で水ぶくれができやすいタイプと、溶血性連鎖球菌(溶連菌)が原因でかさぶたが厚くついて炎症が強いタイプがあります。
ブドウ球菌タイプは、乳幼児・小児に、夏季に好発します。あせも・虫刺され・湿疹などをひっかいたり、転んでできたすり傷が化膿して、とびひになります。鼻孔の入り口には様々な細菌が常在しているため、幼児・小児で鼻くそをほじるくせがあると、鼻の周囲からとびひが始まったり、その手であせもや虫刺されなどをいじることでとびひになります。まず先に出来ていた傷が腫れたり、赤い斑点やぽつぽつの丘疹が生じ、そこに水疱ができて、つぶれてペロッとむけ、びらんになります。溶連菌タイプは、季節には余り関係なく、小児より成人に見られることが多く、しばしばアト
ピー性皮膚炎に合併します。比較的急速に発症し、紅斑、米粒大程の膿疱、びらんさらに厚いかさぶたを伴います。発熱、リンパ節腫脹、時に咽頭痛などの全身症状を呈することもあります。
ごく軽い場合には、抗菌薬の軟膏を1日に1~2回塗ります。水疱は小さなものは潰しませんが、大きな水疱はその内容液が周囲につかないように排出させます。通常は4-5日で治りますが、なかなか治らない場合は、原因菌に抗菌剤が効いていない場合がありますので、外用抗菌剤を変更します。どんどん広がる場合は抗菌薬の内服をします。
かゆみが強い場合には、抗ヒスタミン剤・抗アレルギ-剤の併用も行います。
手洗いの励行、爪を短く切って、掻破したり、皮膚に傷つけたりしないようにさせること、小児には鼻孔に指を突っ込まないように指導することなどが大切です。
入浴は病変部を清潔にするために必要ですが、湯ぶねに入らず、シャワ-がよいでしょう。特に夏は入浴し、皮膚を清潔にしましょう。兄弟姉妹がいる場合は、ほかの子供達が入浴したあとで入浴させるほうがよいでしょう。
入浴後は、滲出液などが周囲に接触しないように、患部に軟膏の外用、ガ-ゼなどの保護処置が必要です。
●あたまじらみ
あたまじらみは、おもに髪の毛の接触によって感染するため、子供たちが体や頭を寄せて遊ぶ場所、たとえば幼稚園、保育園、小学校の低学年などの集団で発生します。集団の場で感染して、家で兄弟・姉妹に感染することもあります。
そのほか、塾、スイミングスクールなどで感染することもあります。スイミングスクールの場合、プールの水を介して感染することは確認されていませんが、ロッカーや脱衣籠にシラミが落ち、次に使用した子供に感染することがあります。またタオル、クシ、ブラシの共用でもうつります。
不潔だからといって、あたまじらみに感染するのではありません。
あたまじらみは、人の頭髪にだけ寄生して、吸血をすることにより、頭皮のひどいかゆみや湿疹などを生じさせる寄生虫症です。成虫は2~4ミリ大で灰色か黒灰色をしており,脚で頭髪にしがみついて動き回ります。成虫・幼虫どちらも吸血します。
卵は0.5ミリ大で白色で、1週間から10日で孵化します。
あたまじらみ寄生の判断は、髪の毛に卵をみつけることで診断できます。まずは後頭部や耳の後ろ側を中心に探しましょう。卵はセメント様物質で髪の毛に固定されていますので、つまんで引っ張ると引っ掛かる感じがあります。卵は虫めがねで見ると涙の滴のような形をしています。成虫を見つけたい場合は、目の細かいクシを使い梳いてあげると成虫が捕れることがあります。
日頃からの予防として、子どもとのスキンシップを兼ね頭髪にフケの様な白い卵がついていないか定期的に観察し、疑わしきものは指でつまんで取り除いてください。あたまじらみだとわかったら、通常は駆除剤を使用しますが、駆除剤を使用しても、卵の抜け殻は残ります。これらを取り除かないと駆除完了の判定が難しいので抜け殻を取り除くことが必要です。
感染に気がついたらすぐ医療機関を受診しましょう。髪の毛は短く散髪した方が駆除しやすくなります。毎日、丁寧に大人がシャンプーしてあげてください。(専用のシャンプーやすきぐしが市販されています。)洗髪後、目の細かいすきぐしやブラシで髪の毛を丁寧に梳かし、アタマジラミの卵を探します。見つけたら、卵のついた髪の毛を切り取ります。10日間これを続けます。
●疥癬
疥癬(かいせん)は、最近、保育園や幼稚園などで流行し、全国的にも集団感染が心配される感染症の一種です。「ヒゼンダニ(疥癬虫:かいせんちゅう)」と呼ばれる小さなダニが、皮膚に寄生して起こる病気です。肌と肌による直接的な接触に加え、衣類・寝具・タオルなどを介して間接的に人から人に感染します。
ヒゼンダニは、約0.4mmと小さいため、私たちが目で確認することはほとんどできません。人間の体温で過ごすことが最も適した環境とされ、皮膚のなかに潜り込んで増殖をくり返します。そうしてやがて、皮膚にかゆみ、赤みが生じて発症します。
疥癬には、
(1)通常疥癬
(2)角化型疥癬
の2種類が存在し、感染力や症状などに違いが見られます。どちらも同じ「ヒゼンダニ」から感染します。
「通常疥癬」は、感染力は比較的弱いながらも、数十匹のダニがいるだけで、体が健康な状態でも発症するのが特徴です。しかし、肌と肌が直接触れる時間が短ければ、感染の心配はほとんどありません。潜伏期間は約1〜2ヶ月です。発症すると、顔や頭を除く全身に、「赤いブツブツ(丘疹)」と「強いかゆみ」が起こります。お腹、胸、脇の下、太ももは特に症状がひどくなる可能性があるでしょう。
一方、「角化型疥癬」は、短い時間での接触にも感染する心配があります。約100〜200万匹のヒゼンダニから発症するとされています。感染から発症までの期間は、約4〜5日が目安です。風邪などによって、免疫力が低下した体に感染しやすいのが特徴で、他人への感染力がたいへん強く、保育園・幼稚園・介護施設など、集団生活を送る子どもや高齢者は十分な注意が必要です。感染した患部は、灰色や黄白色に変化して、角質がポロポロと剥がれ落ちる症状が見られます。症状は全身にあらわれますが、特に手、足、ひじ、ひざ、お尻など、日常生活での皮膚の摩擦が頻繁で、角質の厚いところに多く見られます。剥がれ落ちた角質が、感染経路になることがあります。放置せずに、掃除機などで床をきれいにしておきましょう。
皮膚に異常が見られたら、早めに「皮膚科」を受診します。疥癬の診断は、「顕微鏡」や「ダーモスコピー」と呼ばれる特殊な拡大鏡を使った検査によって、ヒゼンダニが検出されると病気が確定します。